大胎児への傾向 – かなり一般的な診断で、最後に予定された超音波の後に設定されます。最近、新生児の体重、成長および発達の平均指標が大幅に増加したことは注目に値する。出生時の体重が4kgを超える子供の数は5〜10%です。
妊娠中の大胎児の発育原因

大きな子供の誕生の危険因子:
- 遺伝性;
- 真性糖尿病および他の多くの内分泌疾患;
- 妊娠期間の延長。
真性糖尿病
病気の女性は特定の日に病理学科に入院するべきです。医療機関の状況では、詳細に検査されます。その後、配達の決定が行われます。
人工早産(36週後)は、大きな果物“と組み合わせる:
- 進行性の遅発性凝固症;
- 重要な給水。
- 血中の砂糖を減らしました。
このような状況では、子供は死亡したり、重度の出生傷害を受けたりする可能性があります。出生時にインスリンを導入する必要があります。この後、注射を続ける。
多汗症および大型胎児
多くの場合、多汗症につながる赤ちゃんのサイズ。この現象は子供のためにまず危険です。女性は様々な重症度の不快感を経験することができます。しかし、違反がタイムリーに解消されていない場合、子供は死亡したり、発達障害を獲得する可能性があります。
溶血性疾患
この状態は母親と赤ちゃんのRh因子の非相溶性によって引き起こされます。この現象はまた、胎児の成長を引き起こし得る。しばしば、新生児の貧血および黄疸につながる。重度の形態は、一般的な腫れ、胎児腔内の液体の蓄積、脾臓および肝臓の拡大によって特徴付けられる。
しかし、反対のRh因子が必ずしもそのような結果につながるとは限らないことは注目に値する。アカゲザルが反対の妊娠で、Rh陽性の血液が輸血されていた(妊娠前には長いと考えられていました)、妊娠期間中にインフルエンザやその他の感染があった場合、状況はより複雑になります。
将来、溶血性疾患を予防するために、女性の配給の直後に抗白血球免疫グロブリンを投与する。
遺伝
ここではすべてが非常に単純です:親が大きく生まれた場合、重い子孫の確率は大幅に増加します。
不適切な食事
ご存じのように、妊娠モードでの栄養は非常に重要です。栄養素からは、彼女の状態、および子宮内での赤ちゃんの発達に依存します。しかし、過剰な炭水化物(パスタ、菓子、ベーカリー製品)は、体内の液体を保持し、女性と子供に重さを加えることができます。
そのため、多数の単純な炭水化物を含む食品の使用を制限することが推奨されます。
2回目以降の妊娠
統計によると、2番目の子供はしばしば最初の子供よりも大きい。この傾向はいくつかの要因によるものです。まず、妊娠と出産に精通しているので、女性は穏やかです。第二に、体は何をする必要があるかを知っているので、血液循環は赤ちゃんに栄養素の供給を増やします。
重量だけでなくサイズも増やす
大きな胎児の誕生は、体の対応する長さを仮定します。したがって、赤ちゃんのサイズは比例します。注目すべきは、頭部の円周も増加し、これは知られているように、労働過程において重要な役割を果たすことである。大きな頭と胎児の大きな体重は、しばしば自然な出産に対する禁忌である。
考えられる合併症

超音波検査で大きな胎児が確認されたら、自然出産と帝王切開が可能です。それぞれの場合、医師は、妊婦と子供の状態の特性を考慮して、個別に検査されます。
子宮頸が完全に開いていても頭が動かない場合は、赤ちゃんの頭の大きさと母親の骨盤の間に相違があります。医学では、この現象を臨床的に狭い骨盤と呼びます。
後者は正常な次元を持つことができますが、頭が大きいため、出産が困難になります。骨盤サイズの少なくとも1つが標準から2cm短縮されていれば、自然な方法での出産は不可能です。
羊水の遅れた通過
大きなベビーとその大きな頭は、水が前後に分裂するのを防ぐことができます。あなたが去るときに、臍帯とペンが落ちることさえあります。直ぐに出発すると首の開きが遅くなります。多くの場合、戦いは長く、非常に苦痛を伴う。延長された無水間隔は、胎児および子宮への感染のリスクを増加させる。
労働の異常
先祖勢力の第一次および第二次弱点の原因:
- 歴史の重い誕生;
- 過去の産後疾患;
- Infantilism(内臓器官の発育不全)。
主な弱点 – 出産開始時の鈍い稀な収縮。セカンダリ – アクティブな一般的な活動は弱体化しています。そのような出産は長くなり、疲れた女性。この背景に対して、心血管系、神経系および他の系の機能に違反し、子供は低酸素(酸素欠乏症)に最も苦しんでいる。
試行
この段階で、頭は産道に沿って動く。頭骨の骨は、母親の小さな骨盤の形状に合わせてシフトされます。しかし、サイズが一致しない場合、子宮の下側部分は過伸展を経験するので、子宮破裂の可能性は高い。しばしば、脅威が起こると、帝王切開が直ちに行われる。
泌尿生殖器および直腸膣瘻
頭が小さな骨盤に長時間入っていると、頭が頚部、膣、膀胱、尿道、直腸を圧迫します。これらの柔らかい組織で血液循環が壊れると、浮腫が形成されます。その後、排尿が止まることがあります。
時々による組織の長期圧縮および拒否されたダイは、形成された瘻孔 – 膀胱および膣/直腸及び膣の間で移動します。このような合併症は、将来外科的介入を必要とする。
Symphysis pubic(恥骨の発散)
この産後の合併症は、あなたの足で動くときの痛みを特徴としています。骨の発散は様々な重症度のものであり得る。複雑な症例は外科的介入が必要ですが、非常にまれです。他のすべての状況では、寝心地を守り、鎮痛剤を塗布し、出生後の包帯を着用する必要があります。
時には、脚の筋肉の麻痺が、神経頭の圧迫のために観察される。その後、女性は麻痺するようになります。この現象は治療することが困難であることは注目に値する。
子供の出産プロセスはどのようになりますか?
骨盤の大きさと頭部の間に多少の相違がある場合、医師は期待する戦術を使用します。出生活動が正常で、合併症が発生しない場合、自然出産が許可されます。しかし、違反の場合は、帝王切開を直ちに行う。
赤ちゃんの頭が既に現れていても、肩紐の解放が困難である。現在の新生児学者は、手と鎖骨の骨折の存在について子どもを直ちに調べる。
異常および長期の労働は、子宮胎盤血流および低酸素症を引き起こす可能性がある。頭の大きさが大きすぎる頭蓋骨の骨の過度の変位は、頭頂骨の脳または骨膜への出血を伴います。
第2のタイプの出血は、頭胸郭の形成を引き起こす。それは一般的な腫瘍で覆われているので、初期の段階では見えません。合併症がなければ、再吸収は6〜8週間で行われます。脳の出血は、その大きさと患部に応じて異なる結果をもたらすことがあります。
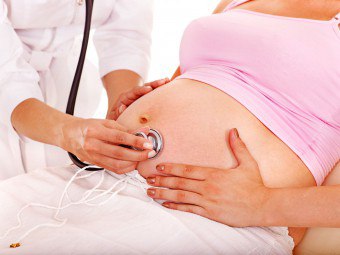
大きな胎児のために、子宮筋肉の収縮性が損なわれ、したがって、出産後の出血のリスクが増大する。それらは、胎盤部分の子宮の遅延のためにも起こり得る。
子供の大部分は、出産中の状態を注意深く監視する必要があります。まず、赤ちゃんの鼓動は15分ごとに聞こえ、次に喘ぎの後に聞こえます。使用され、監視します。低酸素症を検出する場合、適切な処置が用いられる。
生まれた赤ちゃんは、直ちに出生傷害および低酸素症について医師によって検査されます。
子宮の子どもが過度に成長する理由は非常に多様です。時には赤ちゃんとその母親が容易に出産に耐えることができますが、場合によっては重篤な合併症が発生します。
これを防ぐには、婦人科医の観察とリスク要因を除外する理由を知ることをお勧めします。

No Comments